Yleisyys
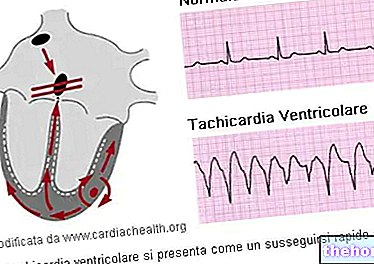
Eteislepatus on "sydämen rytmin muutos, joka sijaitsee eteisessä"; tämän rytmihäiriön seurauksena sydämenlyönti muuttuu epäsäännölliseksi ja yleensä suureksi taajuudeksi (takykardia). Verrattuna eteisvärinään nämä muutokset rytmissä ovat vähemmän merkittäviä ja vaikuttavat eri tavalla kammioon.
Kun otetaan huomioon alkamisen muodot, voidaan erottaa kaksi eteislepatuksen tyyppiä: paroksismaalinen muoto, joka alkaa äkillisesti ja äkillisesti, ja pysyvä muoto, joka alkaa asteittain. Syiden, oireiden, diagnoosin ja hoidon suhteen eteislepatuksen ja eteisvärinän ominaisuudet ovat hyvin samankaltaisia. Itse asiassa, kuten eteisvärinä, puhkeaminen voi johtua patologisista syistä, kuten sydänsairauksista tai kilpirauhasen liikatoiminnasta, tai muista tekijöistä, kuten alkoholin ja huumeiden väärinkäytöstä, tupakoinnista, kofeiinista jne. Mahdollinen myös spontaanisti puhkeava terveet sydämet. Mitä tulee oireisiin, potilaalla, johon eteislepatus vaikuttaa, esiintyy sydämentykytystä, hengenahdistusta, pyörtymistä, rintakipua ja voimattomuutta, vaikka toisinaan nämä häiriöt ovat hyvin lieviä tai jopa puuttuvat.

Joskus samassa potilaassa voi esiintyä eteislepatusta ja eteisvärinää: nämä ovat olosuhteita, jotka ansaitsevat lääkäriltä huomattavaa huomiota, koska ne liittyvät yleensä trombien tai embolioiden muodostumiseen.
HUOM .: joidenkin artikkelissa kuvattujen käsitteiden ymmärtämiseksi on välttämätöntä tietää sydämen anatomian ja fysiologian perusteet, jotka on kuvattu sydämen rytmihäiriöitä koskevassa yleisessä artikkelissa.
Samoin eteisvärinä
Eteislepatus on "sydämen rytmin muutos, joka on peräisin" eteisestä ja jolle on tunnusomaista:
- Useita supistuksia.
- Epäsäännöllinen syke.
- Äkillinen alku.
Rytmihäiriö syntyy eteisessä ja siirtyy kammioon. Siksi sydämen toiminta ja verenkierto ovat myös vaarassa. Molemmista tulee epäsäännöllisiä.
Eteislepatus vaikuttaa noin 1 prosenttiin länsimaiden väestöstä; sitä esiintyy enimmäkseen miehillä ja sen ilmaantuvuus kasvaa iän myötä: itse asiassa eniten kärsivät 60- ja 60 -vuotiaat.
"Esiintymisalueen" vuoksi eteislepatus luokitellaan supraventrikulaaristen kohdunulkoisten rytmihäiriöiden joukkoon.
Eteisvärinään verrattuna rytmin muutokset ovat vähemmän merkittäviä. Itse asiassa, jos eteisvärinän aikana eteisen syke voi nousta 400 lyöntiin minuutissa, eteislepatuksen aikana eteisen syke voi nousta korkeintaan 240-300 lyöntiin minuutissa. Alhaisempi taajuus johtaa vähemmän supistuspulsseihin. Siksi eteisvärinän suhteen muuttuu myös se, että sydänlihakselle (sydänlihakselle) annetaan enemmän aikaa "ladata" ja tulla vastaanottavaiseksi uudelle ärsykkeelle (tulenkestävä aika). Tämä aika sallii sykkeen vähemmän sotkua.
Toinen tärkeä ero lepatuksen ja värähtelyn välillä on niiden vaikutus kammioon. Näiden kahden rytmihäiriömuodon aikana osa impulsseista estyy eteis -kammiosolmun tasolla, mikä pysäyttää osan kammioon suuntautuneista impulsseista. Tämä lohko on paljon suurempi eteislepatuksessa, niin paljon, että kammioiden supistuminen voi olla yhtä suuri kuin ¼ eteisen. Itse asiassa lääkäri määrittelee lepatuksen termeillä 2: 1, 3: 1 tai 4: 1 ilmaistakseen, että ärsyke voi kulkea eteis -kammioesityksen läpi vastaavasti 2, 3 tai 4 välein. Eteis -kammiokatkos liittyy sydämen tilaan, joka vaikuttaa enemmän tai vähemmän kammioon saavuttavien ärsykkeiden lukumäärän mukaan. Tämän yksityiskohdan ymmärtäminen voi tuntua monimutkaiselta, mutta se on erittäin tärkeää oireen kannalta: itse asiassa mitä korkeampi kammiotahti, sitä ilmeisemmät oireet. Toisin sanoen kammion nopeus voi vaihdella suuresti, 180 lyöntiä minuutissa alle 100: een. Se, että kammiotaajuus voi laskea normaalialueelle, ei ole yllättävää: usein tapahtuu, että lepatus jää huomaamatta juuri tästä syystä.
Kammioon kohdistuvan vaikutuksen ja sen esiintymisen perusteella eteislepatus on jaettu kahteen muotoon:
- Paroksismaalinen. Sydämenlyöntitaajuus on erittäin korkea. Alku on äkillinen ja eteisten supistukset voittavat atriventrikulaarisen lohkon tehokkaasti, 2: 1 ja joissakin harvinaisissa tapauksissa jopa 1: 1. Kammiotahti voi siis saavuttaa jopa 120-180 lyöntiä minuutissa muoto kuvaa yksittäisiä ilmenemismuotoja, joita esiintyy terveellä yksilöllä. Se kestää muutaman tunnin, korkeintaan muutaman päivän, ja usein se päättyy itsestään. Tämä sulkee pois lääkkeiden tai muiden terapeuttisten toimenpiteiden käytön.
- Pysyvä. Taajuus on pienempi kuin paroksismaalisessa muodossa. Alku on vähemmän äkillinen, mutta hienovaraisempi, ja supistukset voittavat atrioventrikulaarisen solmun lohkon tehokkuudella 3: 1, 4: 1 ja jopa 5: 1. Siksi kammiotaajuus on pienempi kuin paroksismaalisessa muodossa ja tapauksissa se voi olla enintään 100 lyöntiä minuutissa. patologia; toinen toimii lepatusta vastaan.
Muussa tapauksessa nähdään, että lepatuksella ja eteisvärinällä on monia yhteisiä piirteitä.
Syyt
Eteislepatuksen syyt ovat lukuisat. Kuten eteisvärinä, yleisimmin määräävät tekijät ovat sydänsairaudet. Itse asiassa henkilö, jolla on sydämen vajaatoiminta reumaattisen tai sydämen sydänsairauden vuoksi, on alttiimpi kehittämään eteislepatuksen jaksoja.
Vaikuttavimmat sydänsairaudet ovat:
- Reumaattinen sydänsairaus.
- Valvulaarinen sydänsairaus (tai valvulopatia).
- Sydäninfarkti.
- Sepelvaltimotauti.
- Perikardiitti.
- Hypertensio.
Hypertensio ei oikeastaan ole sydänsairaus, mutta se on altis sydäninfarktille ja sepelvaltimotaudille. Tästä syystä se näkyy luettelossa.
Muut kuin sydämen häiriöt, jotka aiheuttavat lepatusta, ovat toisaalta:
- Kilpirauhasen liikatoiminta.
- Lihavuus.
- Ruoansulatuskanavan refluksi.
- Hengityselinten sairaudet.
- Elektrolyyttitasapaino.
Lopuksi jotkut ei-patologiset tekijät voivat myös määrittää eteislepatuksen alkamisen. Rytmihäiriö esiintyy yleensä näissä olosuhteissa terveillä yksilöillä ja on spontaanisti uupunut.
- Alkoholin väärinkäyttö.
- Huumeiden väärinkäyttö.
- Savu.
- Ahdistuneisuus.
- Lääkkeet.
- Ylimääräinen kofeiini.
Näiden käyttäytymismallien korjaaminen, ei terveen elämäntavan mukaisesti, auttaa ratkaisemaan ongelman ja estämään eteislepatuksen vakaat muodot. Itse asiassa ei pidä unohtaa, että jotkut luettelon käyttäytymistavoista ovat alkusoittoa edellä mainituille sydänsairauksille.
Oireet ja komplikaatiot
Tärkeimmät oireet ovat:
- Sydämentykytys (tai sydämenlyönti).
- Huimaus.
- Pyörtyminen.
- Rintakipu (angina pectoris).
- Hengenahdistus.
- Ahdistuneisuus.
- Voimattomuus (heikkous).
Oireet liittyvät läheisesti yksilön kokemaan eteislepatukseen. Paroksismaaliset muodot, joilla on erittäin suuri esiintymistiheys, osoittavat ilmeisempiä oireita, mutta ei pidä unohtaa, että suurin vaara on pysyvien muotojen takana. Itse asiassa näiden taustalla on patologinen häiriö.
Vakavin komplikaatio, jonka eteislepatus aiheuttaa (joskin vähäisemmässä määrin kuin eteisvärinä), on alttius sairastuneelle potilaalle kehittää aivoverenkiertohäiriö. Tämä johtuu siitä, että lukuisat epäsäännölliset supistukset, jotka vaikuttavat ensin eteiseen ja sitten kammioon, vaikuttavat negatiivisesti sydämen tilaan ja verenkiertoon. Turbulentilla virtauksella on suuri todennäköisyys luoda leesioita suonien sisään ja muodostaa siten veritulppia eli kiinteitä ja vakaita verihiutaleita (trombosyyttejä), jotka parantavat vaurioita. Trombi estää verenkiertoa ja sulkee suonet. Jatkuvan veren kulun vuoksi se voi hilseillä ja antaa elämän embolille eli vapaille hiukkasille, jotka koostuvat verihiutalesoluista. Verisuonijärjestelmän läpi kulkevat embolit voivat päästä aivoihin ja estää aivojen alueen säännöllisen verenkierron. Tämä komplikaatio ilmenee todennäköisemmin, jos potilaalla eteisvärinän jaksot vuorottelevat eteislepatuksen kanssa tai jos potilaalla on venttiilipatologioita, joihin liittyy eteislaajeneminen (kuten mitraalinen ahtauma).
Eteislepatukseen liittyvä tromboembolinen riski on kuitenkin pienempi kuin eteisvärinä.
Diagnoosi
Tarkka diagnoosi edellyttää kardiologista käyntiä. Perinteiset testit, jotka ovat voimassa kaikkien eteisrytmihäiriöiden / lepatuksen arvioimiseksi, ovat:
- Pulssin mittaus.
- Elektrokardiogrammi (EKG).
- Dynaaminen elektrokardiogrammi Holterin mukaan.
- Rintakehän röntgen.
- Echokardiografia
Pulssin mittaus. Kardiologi voi saada perustietoja seuraavista arvioista:
- Valtimon pulssi. Mittaus tehdään säteittäisestä valtimosta, joka kertoo sydämen rytmin taajuudesta ja säännöllisyydestä.
- Jugular laskimo pulssi. Se on hyödyllinen laskimopaineen tason ymmärtämiseksi.
Elektrokardiogrammi (EKG). Se on instrumentaalinen tutkimus, jonka tarkoituksena on arvioida sydämen sähköisen toiminnan kulku. Tulosten perusteella lääkäri voi tunnistaa ja erottaa eteislepatuksen eteisvärinästä.
Dynaaminen elektrokardiogrammi Holterin mukaan. Se on normaali EKG, sillä hyvällä erotuksella, että seuranta kestää 24-48 tuntia estämättä potilasta suorittamasta normaaleja arkielämän toimintoja. Siitä on hyötyä, kun eteislepatusjaksot ovat satunnaisia ja arvaamattomia.
Rintakehän röntgen. Se on "kliininen tutkimus, jonka tarkoituksena on ymmärtää, onko olemassa tiettyjä keuhko- ja hengityselinsairauksia.
Echokardiografia. Tämä ei-invasiivinen tutkimus osoittaa ultraäänipäästöjen avulla sydämen peruselementit: eteiset, kammiot ja venttiilit.Sydämen arvioinnin avulla voidaan todeta valvulopatian tai jonkin muun sydämen epämuodostuman esiintyminen.
Hoito
Hoito riippuu eteislepatuksen muodosta ja rytmihäiriöistä kärsivän henkilön terveydentilasta.
Jos se on paroksismaalinen lepatus, se tehdään seuraavasti:
- Lääkkeiden antaminen:
- Digitaalinen. Hidasta sykettäsi
- Rytmihäiriölääkkeet: kinidiinijohdannaiset, dofetilidi, ibutilidi, flekainidi, propafenoni ja amiodaroni. Niiden tarkoituksena on normalisoida sydämen rytmi.
- Sähkökäsittely:
- Kardioversio. Ei-invasiivinen tekniikka, joka antaa sähköpurkauksen, jota kutsutaan sokiksi, sydämen rytmin muutoksen palauttamiseksi ja normaalin sykkeen palauttamiseksi, jonka merkitsee sinoatriumsolmu.
Ylläpitohoidot, jotka perustuvat aina digitalisiin ja rytmihäiriölääkkeisiin, on myös tarkoitettu estämään muita paroksismaalisia jaksoja, varsinkin jos on varmaa, että potilas kärsii kilpirauhasen liikatoiminnasta tai verenpaineesta.
On kuitenkin tärkeää huomauttaa, että jotkin olosuhteet, kuten:
- Siedettävät oireet.
- Muiden eteislepatusten jaksojen spontaani ratkaiseminen aiemmin.
- Sydämen ja ei-sydämen patologioiden puuttuminen.
tehdä terapiasta tarpeetonta. Näin vältetään lääkkeiden nauttimiseen liittyvät sivuvaikutukset, kuten kinidiinin ruoansulatuskanavan häiriöt.
Jos eteislepatus on pysyvää, se tarkoittaa usein, että "häiriön alkuperä" on sydänsairaus tai muu patologia. Tämän tilan ratkaiseminen käyttämällä tapauskohtaisesti valittua terapeuttista lähestymistapaa on perustavanlaatuinen askel normaalin sydämen rytmin palauttamiseksi. Toisaalta hoito, jonka tarkoituksena on hoitaa eteislepatusta, toimii tukena ja ylläpitäjänä. Se on seuraava:
- Lääkkeiden antaminen:
- Digitaalinen.
- Rytmihäiriölääkkeet: kinidiinijohdannaiset, dofetilidi, ibutilidi, flekainidi, propafenoni ja amiodaroni.
- Antikoagulantit. Pysyvät muodot voivat luoda tromboembolian tilanteen. Niitä käytetään tietyn sydänsairauden, mitraaliläpän sairauden yhteydessä, mikä voi aiheuttaa veritulppia tai embolia.
- Beetasalpaajat ja kalsiumkanavasalpaajat. Ne hidastavat sydämen rytmiä ja toimivat atrioventrikulaarisen solmun tasolla. Niitä annetaan niille, jotka sietävät digitalisaatiota.
- Sähkökäsittely:
- Kardioversio. Sitä ei enää näytetä, jos potilas kärsii sydänsairaudesta, joka muuttaa sydämen rakennetta, kuten esimerkiksi valvulopatiasta.
- Katetrin radiotaajuinen ablaatio.Käytetään katetria, joka kun se on johdettu sydämeen, se voi infusoida radiotaajuisen purkauksen lyömällä sydänlihaksen aluetta, joka aiheuttaa eteislepatuksen. solmu on invasiivinen tekniikka.
Katso myös: Lääkkeet eteisvärinän hoitoon "