Usein tietyntyyppisten lääkkeiden seurauksena Stevens-Johnsonin oireyhtymä voi joskus johtua infektioista tai muista tekijöistä.
Ihon kuorinta on yksi kyseisen oireyhtymän tyypillisistä oireista; Potilaat, joille se kehittyy, joutuvat yleensä sairaalaan ja saavat tarvittavaa tukihoitoa ja hoitoa. Jos oireyhtymä johtuu lääkkeistä, niiden käyttö on lopetettava välittömästi.
Jos diagnoosi tehdään nopeasti, ennuste on yleensä hyvä.
ja limakalvot (nekrolyysi), joiden seuraukset voivat olla erittäin vakavia.
Stevens-Johnsonin oireyhtymän vuosittainen ilmaantuvuus on noin 1-5 / 1 000 000, joten tämä on onneksi hyvin harvinainen reaktio.
Useat lähteet pitävät Stevens-Johnsonin oireyhtymää toksisen epidermaalisen nekrolyysin (tai Lyellin oireyhtymän, tietyntyyppisen polymorfisen punoituksen) rajallisena muunnoksena, jolle on ominaista samanlainen mutta laajempi ja vakava oireyhtymä kuin Stevens-Johnsonin oireyhtymällä.
Stevens-Johnsonin oireyhtymä ja toksinen epidermaalinen nekrolyysi: mitkä ovat erot?
Stevens-Johnsonin oireyhtymän ja toksisen epidermaalisen nekrolyysin oirekuvat ovat hyvin samankaltaisia. Molemmille on tunnusomaista ihon tuhoutuminen ja sen jälkeinen hilseily, joka kuitenkin esineen oireyhtymäkohteessa vaikuttaa rajallisiin kehon alueisiin (alle 10% koko kehon pinnasta); kun taas toksisessa epidermaalisessa nekrolyysissä se vaikuttaa suuremmille ihoalueille (yli 30% kehon pinnasta).
Toisaalta 15–30 prosentin osuutta ihon pinnasta pidetään päällekkäisyytenä Stevens-Johnsonin oireyhtymän ja toksisen epidermaalisen nekrolyysin välillä.
(kuten esimerkiksi ko-trimoksatsoli ja sulfasalatsiini);Muut syyt
Muita mahdollisia syitä Stevens-Johnsonin oireyhtymän puhkeamiseen ovat:
- Virus- tai bakteeri -infektiot (erityisesti tartunnan saaneet Mycoplasma keuhkokuume);
- Tietyntyyppisten rokotteiden antaminen;
- Graft-Versus-Host-tauti (tai GVHD).
Millä ihmisillä on riski sairastua Stevens-Johnsonin oireyhtymään?
Stevens-Johnsonin oireyhtymän riski on suurempi:
- HIV -positiivisilla ja aids -potilailla;
- Potilailla, joilla on heikentynyt immuunijärjestelmä (esimerkiksi lääkkeiden vuoksi);
- Potilailla, joilla on aiheuttamia infektioita Pneumocystis jirovecii;
- Potilailla, joilla on systeeminen lupus erythematosus;
- Potilailla, jotka kärsivät kroonisista reumasairauksista;
- Potilaat, joilla on aiemmin ollut Stevens-Johnsonin oireyhtymä.
Lopuksi on myös esitetty hypoteesi tietyn geneettisen alttiuden olemassaolosta Stevens-Johnsonin oireyhtymän kehittymiselle.
;
Tässä vaiheessa monet potilaat voivat myös kokea selittämätöntä polttavaa tunnetta ja / tai kipua iholla.
Jos Stevens-Johnsonin oireyhtymä johtuu lääkkeestä, edellä mainitut prodromaaliset oireet ilmaantuvat 1–3 viikon kuluessa hoidon aloittamisesta, mutta alla kuvatut iho- ja limakalvo-oireet ilmenevät kuitenkin 4–6 viikon kuluttua hoidon aloittamisesta.
Ihoon ja limakalvoihin vaikuttavat oireet
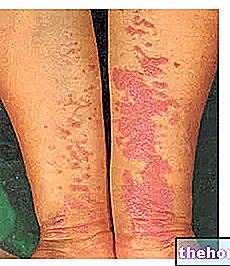
Edellä mainittujen prodromaalisten oireiden ilmaantumisen jälkeen ilmenee ihoon ja limakalvoihin vaikuttavia oireita. Ne alkavat "litteällä ja punaisella ihottumalla, joka yleensä alkaa kasvoilla, kaulassa ja rungossa ja leviää sitten muualle kehoon. Stevens-Johnsonin oireyhtymän tapauksessa tämä ihottuma vaikuttaa alle 10 prosenttiin pinnasta. ruumiillinen.
Ihottuman ilmaantumisen jälkeen muodostuu rakkuloita, joilla on taipumus lohkeilla 1–3 päivän kuluessa. Rakkoja voi esiintyä myös sukupuolielimissä, käsissä, jaloissa; niitä esiintyy limakalvoilla (esimerkiksi suussa, kurkussa, jne.) ja niihin voi liittyä jopa sisäinen epiteeli, kuten hengitysteiden, virtsateiden jne. epiteeli. Silmiin vaikuttaa yleensä myös rakkuloiden ja kuorien muodostuminen: ne ovat turvonnut, punoittavat ja kivuliaat.
Merkittävän ihon kuorinnan lisäksi voi esiintyä myös kynsiä ja hiustenlähtöä.
On selvää, että tällaisessa tilassa potilas havaitsee huomattavaa kipua, johon liittyy "yhtä huomattava turvotus. Lisäksi riippuen siitä, missä rakkuloita muodostuu ja missä esiintyy hilseilyä, potilaalle voi kehittyä hengitysvaikeuksia, virtsaamisvaikeuksia, silmät auki, nielemisvaikeudet, puhuminen, syöminen ja jopa juominen.
Stevens-Johnsonin oireyhtymän komplikaatiot
Stevens-Johnsonin oireyhtymän komplikaatiot johtuvat pääasiassa nekroosista ja sitä seuraavasta ihon ja limakalvojen kuorinnasta. Koska ihon tyypillisesti käyttämä suojatoiminto puuttuu, voi itse asiassa kohdata:
- Massiivinen elektrolyyttien ja nesteiden menetys;
- Erilaisten infektioiden (bakteeri-, virus-, sieni- jne.) Supistuminen, jotka voivat myös johtaa sepsikseen.
Toinen vakava komplikaatio on "puhkeaminen", joka vaikuttaa eri elimiin (monielinpuutos).
histologiseen tutkimukseen, vaikka tämä ei ole usein suoritettu toimenpide.
Valitettavasti varhainen diagnoosi, kun oireyhtymä on vielä lapsenkengissään ja ilmenee prodromaalisina oireina, ei ole aina mahdollista.Itse asiassa, koska nämä oireet ovat melko epäspesifisiä, saattaa tapahtua "virheellinen arviointi", josta seuraa viivästyminen potilaan huonovointisuuden todellisen syyn tunnistamisessa.
Mihin sairauksiin ei pidä sekoittaa Stevens-Johnsonin oireyhtymää?
Stevens-Johnsonin oireyhtymän aiheuttamat ilmenemismuodot ja oireet voivat olla samankaltaisia kuin muiden ihon ja limakalvojen sairauksien aiheuttamat oireet, joiden kanssa sitä ei kuitenkaan pidä sekoittaa. Tarkemmin, differentiaalidiagnoosi on asetettava suhteessa:
- Dellin "polymorfinen erythema minor and major;
- Toksinen epidermaalinen nekrolyysi tai Lyellin oireyhtymä, jos haluat;
- Myrkyllisen sokin oireyhtymä;
- Kuoriva dermatiitti;
- Pemfigus.
Jos oireyhtymä johtuu lääkkeiden ottamisesta, hoito lääkkeillä on lopetettava välittömästi.
Valitettavasti, vaikka on olemassa joitakin lääkkeitä, joita voidaan antaa oireyhtymän etenemisen pysäyttämiseksi, Stevens-Johnsonin oireyhtymään ei ole todellista parannuskeinoa. Joka tapauksessa potilaiden, jotka ovat sairaalahoidossa kyseisen oireyhtymän vuoksi, on saatava riittävä tukihoito.
Tukiterapia
Tukeva hoito on välttämätöntä potilaan selviytymisen varmistamiseksi. Se voi vaihdella jälkimmäisen olosuhteiden mukaan.
- Kadonneet nesteet ja elektrolyytit on annettava parenteraalisesti. Sama koskee ravitsemusta, jos potilas ei pysty hoitamaan sitä itsenäisesti ihon ja suun, kurkun jne. Raportoitujen vaurioiden vuoksi.
- Potilaat, joilla on silmävaurioita, joutuvat käymään erikoislääkärikäynneillä ja kohdennetuilla hoidoilla oireyhtymän aiheuttamien vahinkojen ehkäisemiseksi tai ainakin rajoittamiseksi.
- Stevens-Johnsonin oireyhtymälle tyypillisiä ihovaurioita on hoidettava päivittäin ja niitä on käsiteltävä samalla tavalla kuin palovammoja.
- Toissijaisten infektioiden läsnä ollessa on tarpeen jatkaa jälkimmäisen hoitoa ja luoda sopivia hoitoja laukaisevaa taudinaiheuttajaa vastaan (käyttämällä esimerkiksi antibiootteja - jos niiden ei tiedetä aiheuttavan kyseistä oireyhtymää - sienilääkkeet, jne.).
Lääkkeet Stevens-Johnsonin oireyhtymän keston lyhentämiseksi
Yritettäessä pysäyttää Stevens-Johnsonin oireyhtymä tai joka tapauksessa lyhentää sen kestoa on mahdollista turvautua huumeiden käyttöön, kuten:
- Siklosporiini, joka annetaan estämään T -solujen toimintaa.
- Systeemiseen käyttöön tarkoitetut kortikosteroidit immuunijärjestelmän toiminnan vaimentamiseksi, mutta samalla hyödyllisiä kivun torjunnassa.
- IV -immunoglobuliinit (IgEV) suurina annoksina; annetaan aikaisin. Niiden tulisi pysäyttää vasta -aineiden aktiivisuus ja estää FAS -reseptoriligandin toiminta.
Näiden lääkkeiden käytöstä lääkärit ovat kuitenkin eri mieltä.
Kortikosteroidien käyttö korreloi itse asiassa kuolleisuuden lisääntymisen kanssa ja voi edistää infektioiden puhkeamista tai peittää mahdollisen sepsiksen; vaikka tällaiset lääkkeet ovat osoittaneet jonkin verran tehokkuutta silmävaurioiden parantamisessa.
Samoin, vaikka IgEV: n antaminen mahdollistaa hyvien alkutulosten saamisen, kliinisten tutkimusten ja retrospektiivisten analyysien mukaan saadut lopulliset tulokset ovat ristiriitaisia. Itse asiassa näistä kokeista ja analyyseistä kävi ilmi, että IgEV voi olla paitsi tehoton myös mahdollisesti yhteydessä kuolleisuuden lisääntymiseen.
Muut hoidot
Joissakin tapauksissa voidaan myös suorittaa plasmafereesi, jotta voidaan poistaa lääkeaineiden reaktiivisten metaboliittien ja vasta-aineiden jäämät, jotka voivat olla Stevens-Johnsonin oireyhtymän laukaisusyy.
Joka tapauksessa lääkäri päättää jokaiselle potilaalle sopivimman hoidon potilaan tilan perusteella ja sen vaiheen perusteella, jossa Stevens-Johnsonin oireyhtymä on diagnoosin yhteydessä.