Yksityiskohtaisemmin annamme lyhyen yleiskatsauksen patologian yleisluonteista, mainitsemalla syyt, seuraukset ja mahdolliset hoidot.
Myöhemmin tarkastelemme erityistä moottorihoitoa ja mainitsemme tyypit ja menetelmät, joilla puututaan tyypin 2 diabetekseen - jopa komplikaatioiden kanssa.
krooninen (glukoosin ylimäärä plasmassa), joka perustuu kahteen patologiseen mekanismiin, samanaikaisesti tai ei:- Insuliiniresistenssi: insuliinitoiminnan vika perifeerisissä kudoksissa (ilmeisesti insuliiniriippuvainen);
- Insuliinisynteesin puute: haiman vähentynyt hormonin tuotanto.
Huomautus: Insuliinisynteesin puute on usein insuliiniresistenssin pitkäaikainen komplikaatio.
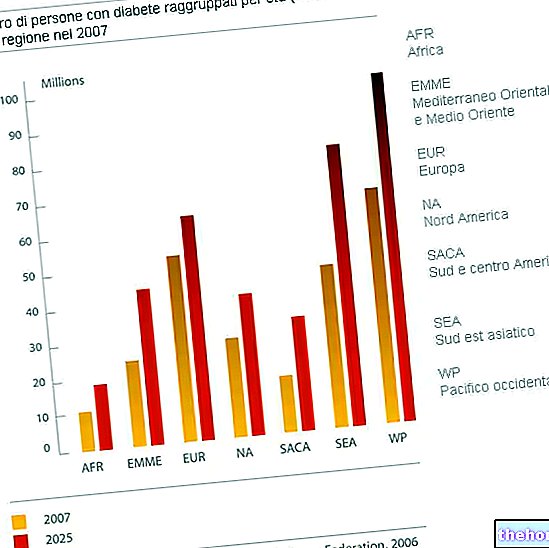
Sitä esiintyy pääasiassa aikuisilla ja se on yleisin diabeteksen muoto (90% tapauksista).
Toisin kuin tyyppi 1, se ei ole insuliiniriippuvainen - vaikka vaikeissa tapauksissa, joissa haima lakkaa toimimasta niin kuin pitäisi, eksogeeninen insuliinihoito voi silti olla tarpeen.
Syyt voivat olla perinnöllisiä (polygeenisiä) tai ympäristöllisiä; jälkimmäisten joukosta erottuvat pääasiassa: lihavuus, istumaton elämäntapa, epätasapainoinen ruokavalio, jolle on ominaista ylimääräiset hiilihydraatit, stressi, muut sairaudet ja tietyt lääkkeet.
Lihavuus ja diabetes
Lihavuus esiintyy yli 80 prosentissa tyypin 2 diabeteksen tapauksista.
Rasvakudos pystyy tuottamaan useita aineita (leptiini, TNF-a, vapaita rasvahappoja, vastustaa, adiponektiini), jotka ylittävät insuliiniresistenssin kehittymisen.
Lisäksi lihavuudessa rasvakudos on kroonisen matalan voimakkuuden tulehduksen paikka, joka on kemiallisten välittäjien lähde, jotka pahentavat insuliiniresistenssiä.
Tyypin 2 diabetes mellitus lisää varhaisen kuoleman ja pysyvän vamman riskiä; se näyttää lisäävän ennen kaikkea sydän- ja verisuonitautien riskiä ja erityisesti muiden patologisten muotojen, kuten: valtimoverenpaineen, dyslipidemian (hyperkolesterolemia ja hypertriglyseridemia) yhteydessä.
Varhaisessa vaiheessa tyypin 2 diabetes mellitus ei aina aiheuta havaittavia oireita; päinvastoin, se on lähes aina täysin oireeton, kunnes ensimmäiset komplikaatiot ilmaantuvat.
Vain hematologinen tutkimus voi korostaa kroonista hyperglykemiaa, siitä johtuvaa kompensoivaa hyperinsulinismia ja liiallista proteiinien glykaatiota. Tarkemmat analyysit, kuten kuormituskäyrä, vahvistavat diagnoosin.
Krooninen hyperglykemia voi kuitenkin ilmetä: väsymys, tiheä virtsaaminen, liiallinen jano, laihdutusvaikeudet tai päinvastoin, motivoimaton laihtuminen, hidas haavan paraneminen, näön hämärtyminen.
Tyypin 2 diabeteksen hoidon tulee olla monitieteistä. Yhden tai toisen näkökohdan merkitys voi vaihdella subjektiivisen kehyksen mukaan. Farmakologinen käyttö on ratkaisevaa ennen kaikkea yleisen homeostaasin palauttamiseksi lyhyellä aikavälillä, vaikka ruoka ja moottorihoito ovat ainoita ratkaisuja tyypin 2 diabetekseen, jota ei vaikeuta haiman toiminnan heikkeneminen.
Suun kautta otettavien hypoglykeemisten aineiden käyttö on yleisin strategia, kun taas insuliinin antaminen rajoittuu tapauksiin, joissa haima on lopettanut sen riittävän syntetisoinnin.
Lihavilla ruokavalio on suunnattu ennen kaikkea rasvanpudotukseen. On suositeltavaa rakentaa se tasapainoisesti pitämällä hiilihydraattiosuus normaalialueen alarajalla. Ketoosin toteaminen voi olla merkittävä riski diabeetikoille, joilla on munuaisten komplikaatioita .
Liikunnan sen sijaan painonpudotuksen lisäksi on:
- Lisää insuliiniherkkyyttä;
- Parantaa ruokavalion hiilihydraattien hallintaa.
On selvää, että kaiken on otettava huomioon mahdolliset komplikaatiot ja vasta -aiheet.
sekä akuutissa eli käytännön aikana että kroonisessa eli pitkällä aikavälillä.Tyypin 2 diabetes mellitukseen liittyvän koulutuksen eduista tunnemme ennen kaikkea insuliiniherkkyyden lisääntymisen ja glukoosin solukuljetuksen tehon lisääntymisen sekä verensokerin, insulemian, triglyseridemian ja glykoituneiden proteiinien vähenemisen.
Insuliiniherkkyyden parantaminen ja maksan ja erityisesti lihasten glykogeenivarantojen tyhjeneminen edistävät ruokavalion hiilihydraattien parempaa hallintaa ja auttavat optimoimaan laihtumista - tekijä, joka itsessään lisää insuliiniherkkyyttä.
Hyödyt insuliiniherkkyydelle
Insuliiniresistenssi heikentää insuliinivälitteisen glukoosin imeytymistä insuliinista riippuvaisiin kudoksiin 35-40% verrattuna terveisiin ihmisiin.
Runsain insuliiniriippuvainen kudos kehossa on luustolihas, mikä korreloi positiivisesti glukoosin imeytymiskyvyn kanssa, kun taas rasvan massalla on käänteinen korrelaatio.
Akuutissa tapauksissa motorinen aktiivisuus lisää insuliiniherkkyyttä 24-72 tunnin ajan harjoittelun jälkeen myös tyypin 2 diabetesta sairastavilla.
Tämän ajanjakson jälkeen on tarpeen käyttää uutta fyysistä ärsykettä tämän edullisen tilan palauttamiseksi. Tästä syystä etenkin tyypin 2 diabetesta sairastavat hänen pitäisi treenata enemmän tai vähemmän joka toinen päivä.
Hyödyt glukoosin kuljetuksessa
Glukoosin metabolinen käyttö lihassolusoluissa tapahtuu hyvin lyhyesti seuraavasti:
- Siirtyminen plasmasta lihaskudokseen: liikunta parantaa lihasten verenkiertoa suuremman sydämen toiminnan ja perifeerisen kapillaarisaation ansiosta. Hyvä ruiskutus on ratkaisevan tärkeää glukoosin, hapen jne. lihaksia ja mahdollistaa jätteiden poistamisen. Akuutti liikunta edistää myös kapillaarien avautumista, joita ei normaalisti käytetä; kroonisessa se stimuloi "haarautumista edelleen;
- Glukoosin kuljetus solukalvon läpi: glukoosin trans-solukuljetus tapahtuu glukoosikuljettajien 4 (GLUT-4) kautta, joita tavallisesti esiintyy solunsisäisessä sytosolissa. Fyysinen harjoittelu stimuloi jälkimmäisen syntymistä, jolloin solu pystyy paremmin ottamaan glukoosia;
- Fosforylaatio: glukoosin energinen käyttö tapahtuu entsyymin nimeltä heksokinaasi, mikä lisää merkittävästi keskittymiskykyä, jos moottoritoimintaa suoritetaan säännöllisesti pitkällä aikavälillä.
Huomio! Jatkuva metabolinen aktivointi suhteellisen harjoittelukuorman vuoksi akuutissa ja välittömässä harjoituksessa tekee lihassolut osittain riippumattomiksi insuliinitoiminnasta.
Edut ruokavalion hiilihydraattien hallinnassa
Motorinen toiminta tekee kehosta paremman hallitsemaan aterian jälkeistä glykeemistä kuormitusta.
Tämä johtuu akuutin vaiheen metabolisten ja toiminnallisten muutosten lisäksi myös maksan ja lihasten glykogeenivarantojen riittävästä tyhjenemisestä.
Tämä ehtyminen lisää näiden glukoosikudosten "ahneutta" jopa harjoituksen ulkopuolella.
Liikunnan hyödyt muihin riskitekijöihin
Liikunta vaikuttaa myös muihin kuolemaan ja pysyvään vammaan liittyviin riskitekijöihin, jotka liittyvät ateroskleroosiin ja sydän- ja verisuonitapahtumiin.
Yli 60 prosentilla tyypin 2 diabeetikoista esiintyvä primaarinen valtimoverenpaine on tilastollisesti eniten vahingoittava ja vaarallisin samanaikainen sairaus.
Ne ovat normaali verenpaine <140/90 mm Hg, raja 140/90 ja 160/95 mm Hg välillä ja patologiset korkeammalla.
Säännöllinen liikunta alentaa verenpainetta terveillä tyypin 2 diabetesta sairastavilla potilailla parantuneen sydän- ja verisuonitehokkuuden ansiosta.
Suositeltava harjoittelutyyppi on aerobinen tausta, vaikka se olisi erittäin voimakas - koulutetuissa kohteissa. Painojen käyttö ei ole vasta -aiheista, ellei Valsalva -liikettä ole vakiintunut tai korkeita intensiteettejä lukuun ottamatta.
Aerobinen liikunta vähentää triglyseridemiaa myös paremman glykeemisen hoidon ansiosta.
Se parantaa myös kolesterolemiaa lisäämällä HDL: ää ja LDL: n prosenttiosuutta. Kokonaiskolesteroli ei aina vähene. Näin ollen myös ateroskleroosin ja sepelvaltimotaudin riski pienenee.
Fyysinen aktiivisuus edistää laihtumista vain silloin, kun se liittyy kontrolloituun (hypokaloriseen) ruokavaliohoitoon. Päinvastoin, sillä noin 20-30 minuuttia päivässä kohtuullisella voimakkuudella on enemmän kuin mitään muuta "ennaltaehkäisevää toimintaa".
ja lihavia. Se myös parantaa insuliiniherkkyyttä, lisää kalorikulutusta ja optimoi elämänlaatua; se lisää myös lihasvoimaa, vähärasvaista massaa ja luun mineraalitiheyttä.Oikea harjoittelukuorma on vähintään 2-3 päivää viikossa, ja 8-10 harjoitusta on suunnattu suurimmille lihasryhmille, 1-3 sarjaa 10-15 toistoa. "Intensiteetin" täytyy kasvaa, ja joka tapauksessa vähintään 50% 1RM: stä.
ne ovat sallittuja, mutta on tarpeen kiinnittää huomiota niihin, jotka ovat jo itsessään vaarallisia tai joille "hypoglykemia voi aiheuttaa vakavia seurauksia.
On suositeltavaa valita pääasiassa aerobista alakthappoa sisältävää liikuntaa unohtamatta, että korkeiden intensiteettien saavuttaminen korreloi erilaisten toiminnallisten ja aineenvaihduntaparametrien (sydän-verenkierto ja hengitystehokkuus jne.) Paranemisen kanssa.
Yhdistämällä myös vastusharjoittelua on mahdollista hyötyä eduista, joita matalan intensiteetin aerobinen aktiivisuus ei itsessään tuo.
Myös joustavuutta, joustavuutta ja nivelten liikkuvuutta ei pidä unohtaa. Tämäntyyppinen harjoittelu vähentää merkittävästi loukkaantumisriskiä ja parantaa yleistä elämänlaatua, mutta ei tuota aineenvaihduntaa.
Taajuus
Suositellun fyysisen aktiivisuuden tiheys vaihtelee 3-5 istunnosta viikossa välttäen käyttämättömyyttä yli 2 päivää peräkkäin - edellä selitetyistä syistä.
Kesto
Suosittelemme vähintään 20-30 "ja jopa 60" liikuntaa harjoitusta kohden, sekä 5-10 minuuttia lämmittelyä ja 5-10 minuuttia jäähdytystä-myös joustavuuden, joustavuuden ja liikkuvuuden protokollien vuoksi.
Intensiteetti
Aerobisen aktiivisuuden tulisi olla aluksi vähäistä ja sitten kohtalaista (40-60% VO2max tai 50-70% HR max), yhteensä 150-200 "viikossa.
Kun voimakkuus kasvaa (> 60% VO2max tai> 70% Fcmax), on mahdollista vähentää äänenvoimakkuutta 90 "viikossa.
Varotoimenpiteet
Ennen liikuntaohjelman aloittamista potilaan tulee olla tietoinen varotoimista, jotka on toteutettava ennen liikuntaa, sen aikana ja sen jälkeen.
Glykeeminen valvonta on peruselementti, joka on tarkistettava ennen aloittamista, mutta myös liikunnan aikana (jos toiminta kestää pitkään) ja sen jälkeen.
Ohjeissa itse asiassa neuvotaan välttämään toimintaa, jos glykeemia on> 250 mg / dl tai jos esiintyy ketonuriaa.
On kuitenkin huomattava, että "kevyt tai kohtalainen voimakkuus voi olla hyödyllinen" akuuttien glykeemisten tasojen alentamisessa.
On myös kiinnitettävä huomiota motorisen aktiivisuuden ja lääkehoidon yhdistelmään. Usein parantunut metabolinen kunto saa hoidot liian hypoglykeemisiksi.
Ole varovainen pitämään nesteytystila korkealla.
Fyysisen aktiivisuuden ohjeet komplikaatioiden läsnä ollessa
Fyysisen toiminnan protokollaa potilaille, joilla on komplikaatioita, on mukautettava saman mukaisesti; erityisesti: iskeeminen sydänsairaus, diabeettinen nefropatia, retinopatia, sensorinen-motorinen neuropatia ja autonominen neuropatia.
Iskeeminen sydänsairaus
Liikuntaa, joka aiheuttaa kipua tai voimakasta sydämen sykkeen kiihtymistä, tulee välttää, kun taas on suositeltavaa harjoittaa matala-kohtalaista intensiteettiä (40% Vo2max tai 50% HR max).
Diabeettinen nefropatia
Vain kohtuullisen fyysisiä harjoituksia (kävely, uinti, pyöräily) suositellaan.
Diabeettinen retinopatia
Fyysistä toimintaa, johon liittyy verenpaineen nousu (kuten voimakas painonnosto ja Valsalva) tai johon liittyy fyysistä kosketusta (kuten taistelulajeja), tulee välttää, kun taas kohtuullisen voimakas fyysinen toiminta on sallittua.
Aisti-motorinen neuropatia
Säännöllinen alaktasidi -aerobisen harjoittelun harjoittaminen voi hidastaa perifeerisen neuropatian etenemistä, mutta jaloille mahdollisesti aiheutuvien traumaattisten vaikutusten vuoksi suositellaan vain painottomia harjoituksia (kiinteä pyöräily, soutu, uinti).
Autonominen neuropatia
Kevyet fyysiset harjoitukset ja aerobiset harjoitukset ovat sallittuja sopivissa lämpötilaolosuhteissa ja riittävällä nesteytyksellä.