Yleisyys
Dermatomyosiitti on idiopaattinen tulehduksellinen sairaus, joka vaikuttaa lihaksiin ja ihoon aiheuttaen lihasvajeita (heikkous, kipu ja surkastuminen) ja joitakin tyypillisiä iho -oireita (ihottuma ja skleroderma).

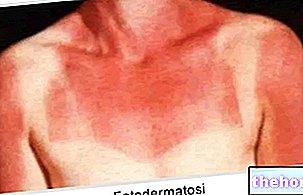
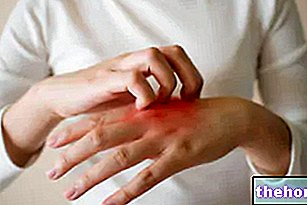
Kuva: Dermatomyosiittiin liittyvät ihon merkit. Sivustolta: twicsy.com
Edistyneessä vaiheessa dermatomyosiitti voi vaikuttaa myös sisäelimiin (ruokatorveen, keuhkoihin ja sydämeen) ja aiheuttaa vakavia seurauksia (nielemisvaikeudet, hengitysvaikeudet ja sydämen vajaatoiminta).
Tällä hetkellä dermatomyosiitin syitä ei tunneta, mutta "immunologinen alkuperä oletetaan".
Diagnoosi perustuu perusteelliseen fyysiseen tutkimukseen, jota seuraa useita laboratorio- ja instrumentaalisia testejä.
Tällä hetkellä saatavilla olevat hoitomenetelmät voivat vain lievittää oireita ja hidastaa dermatomyosiitin etenemistä.
Mikä on dermatomyosiitti?
Dermatomyosiitti on sidekudosten krooninen tulehduksellinen sairaus, jolle on tunnusomaista iho- (ihottuma ja skleroderma) ja lihasten (heikkous, kipu ja atrofia) häiriöt. Ei ole yllättävää, että nimi dermatomyosiitti on peräisin "termojen" dermato "liitosta, joka viittaa ihoon, ja" myosiitista ", joka viittaa" lihasten tulehdukseen ".
Jos dermatomyosiitti vaikuttaa vapaaehtoisten luustolihasten lisäksi myös sydämen raidallisiin lihaksiin ja ruoansulatus-, verenkierto- ja hengityselinten sileisiin lihaksiin, se voi vakavasti vaarantaa sairaiden ihmisten elämän.
MIKÄ ON MYOSITE?
Myosiitti on lääketieteellinen termi, jota käytetään osoittamaan tiettyä patologista tilaa, jolle on tunnusomaista "kehon lihasten tulehdus".
Kun henkilö kärsii myosiitista, lihakset muodostavat lihaskuidut heikkenevät.
Liipaisun syistä riippuen myosiitti voidaan jakaa:
- Idiopaattinen tulehduksellinen myosiitti (HUOM: lääketieteessä termi idiopaattinen tarkoittaa "ilman tunnistettavia syitä")
- Tarttuva myosiitti
- Myosiitti, joka liittyy muihin patologioihin
- Myosiitti luutuminen
- Huumeiden aiheuttama myosiitti
EPIDEMIOLOGIA
Yhdysvaltain tilastotutkimuksen mukaan dermatomyosiittia esiintyy 5-6 tapausta miljoonaa ihmistä kohden. Siksi se on harvinainen sairaus.
Se voi vaikuttaa sekä aikuisiin että lapsiin: aikuisena se ilmenee yleensä noin 40–50-vuotiaana, kun taas lapsuudessa / nuoruudessa se esiintyy yleensä 5–15-vuotiaana.
Vielä epäselvästä syystä naiset saavat dermatomyosiittia huomattavasti enemmän kuin miehet.
Syyt
Dermatomyosiitin alkuperän tarkkoja syitä ei tällä hetkellä tunneta.
Jotkut tutkijat ovat yrittäneet selittää tämän taudin johtuen "viruksesta (Epstein-Barr-virus) tai bakteerista (Klamydia pneumoniae Ja Chlamydia psittaci). Muut tutkijat olettavat, että dermatomyosiitti on joidenkin autoimmuunisairauksien, kuten Sjögrenin oireyhtymän, systeemisen lupus erythematosuksen, nivelreuman tai autoimmuunivaskuliitin, patologinen ilmentymä (siis oire) (HUOM: autoimmuunisairaudet ovat erityisiä sairauksia, joissa ihmisen immuunijärjestelmä sen sijaan, että puolustaisi jälkimmäistä ulkopuolelta tulevilta uhilta, kääntyy häntä vastaan hyökkäämällä hänen elimiään vastaan).
Juuri siksi, että syyt ovat tuntemattomia, lääkärit pitävät dermatomyosiittia idiopaattisena tulehduksellisena myosiittina.
Oireet ja komplikaatiot
Lihaskudosten asteittainen heikkeneminen, joka ilmenee dermatomyosiitin seurauksena, on syy:
- Lihaskipu.Se on kipu lihaksissa niiden supistumisen hetkellä.
- Lihasvoima. Lihasheikkouden synonyymi esiintyy lähinnä vapaaehtoisessa proksimaalisessa lihaksistossa (vaikuttaa lihaksiin, jotka haarautuvat suoraan rungosta). Eniten kärsivät alueet ovat niska, hartiat, lonkat ja reidet.
-
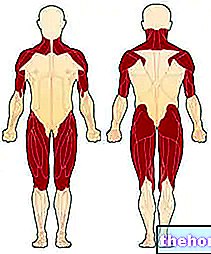
Kuva: ensimmäiset lihakset, joihin dermatomyosiitti vaikuttaa. Sivustolta: http://mda.org
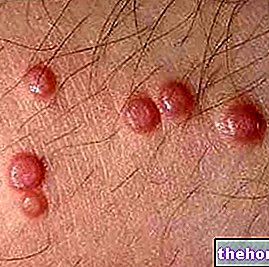
Kuva: dermatomyosiitin mukana tulevalle punoitukselle on ominaista yhtenäiset punavioletit plakkit. Kiire alkaa yleensä silmäluomilla ja ulottuu sitten symmetrisesti kasvoihin, käsivarsiin, käsivarsiin ja alaraajoihin. Sivustolta: huidarts.com Lihasten atrofia. Se on lihasmassan (tai sävyn) vähentäminen. Atrofinen lihaksisto on vähemmän kykenevä ja vähemmän vahva. Aluksi lihasten surkastuminen vaikuttaa rungon lähimpiin lihaksiin (samat kuin voimattomuus); vasta myöhemmin se koskee distaalisia ja sisäelinten lihaksia.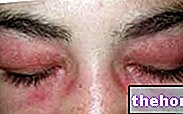
- Lihasarkuus
Mitä tulee ihon ilmenemismuotoihin, tyypillinen dermatomyosiitti-ihottuma sisältää punapurppuraisia täpliä silmäluomissa, rintakehässä, kasvoissa, selässä, käsissä ja / tai nivelissä (erityisesti polvissa ja hartioissa).
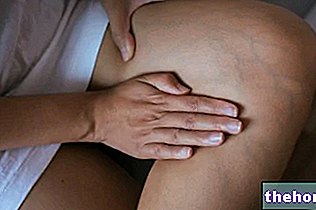
Toinen dermatomyosiitin tunnusmerkki, nimittäin skleroderma, vaikuttaa yleensä käsivarsiin ja jalkoihin, mutta voi koskea myös sisäelimiä, kuten munuaisia, sydäntä, ruokatorvea, suolia ja keuhkoja. Skleroderma tarkoittaa kirjaimellisesti "kovaa ihoa"; ihon epänormaalin paksuuntumisen seurauksena "kollageenin liiallinen synteesi ja saostuminen.
MILLOIN NÄHDÄ LÄÄKÄRI?
Jos lihaskipu ilmaantuu ilman syytä ja samanaikaisesti esiintyy punaisia ja violetteja täpliä iholla, asianomaisen on otettava välittömästi yhteys lääkäriin tilanteen selvittämiseksi.
Komplikaatiot
Kun lihasten heikkeneminen ja skleroderma vaikuttavat sisäelimiin (ruokatorveen, keuhkoihin, sydämeen jne.), Dermatomyosiittipotilas on hengenvaarallinen, koska hänellä on:
- Nielemisvaikeudet (dysfagia), jota seuraa ravitsemusongelmat ja ns. Keuhkokuume ab nieleminen. Kaikki nämä vaikeudet johtuvat "ruoansulatuskanavan sileiden lihasten muutoksesta (erityisesti ensimmäisistä osista). Tästä johtuvat ravitsemusongelmat johtavat äkilliseen painon laskuun ja vakavan aliravitsemustilan alkamiseen.
Huom .: keuhkokuume ab nieleminen se on keuhkotulehdus, joka johtuu ruoan, syljen tai nenän eritteiden keuhkoputkeen, ja sen tyypillisiä oireita ovat yskä, kuume, päänsärky, hengenahdistus ja yleinen huonovointisuus. - Hengitysvaikeuksia. Kun hengittävät intercostal -lihakset ovat mukana ja kun skleroderma vaikuttaa hengitysteihin, dermatomyosiittia sairastavat ihmiset hengittävät valtavasti.
- Sydänongelmat. "Sydänlihaksen (eli sydänlihaksen) tulehduksen vuoksi ne voivat koostua erilaisista rytmihäiriöistä ja sydämen vajaatoiminnasta.
Lisäksi erityisesti nuorilla potilailla voi esiintyä epätavallista kalsiumin kertymistä ihoon ja lihaksiin (kalsinoosi).
LIITTYVÄT TAUDIT
Dermatomyosiitti voi liittyä muihin sairauksiin. Edellä mainittujen autoimmuunisairauksien lisäksi tämä patologia voidaan yhdistää seuraaviin:
- Raynaudin ilmiö. Se on ääreisverisuonten liiallinen kouristus, joka aiheuttaa verenkierron heikkenemistä asianomaisilla alueilla.
Reaktion voi laukaista kylmä ja / tai erittäin voimakas emotionaalinen stressi. Eniten kärsivät kehon alueet ovat sormet ja varpaat, nenän kärki, korvakorvat, kieli ja yleensä kaikki ne kehon osat, joita pienet suonet kulkevat ja jotka ovat erittäin alttiita lämpötilan vaihteluille.
Raynaudin ilmiön tyypillisiä oireita ovat: kipu, polttaminen, tunnottomuus ja pistely. - Interstitiaalinen keuhkosairaus. Se on muutos keuhkojen alveolien vuorauskudoksessa tai onteloissa, joissa kaasunvaihto tapahtuu.Vaiheimmillaan vaiheissa interstitiaalinen sairaus aiheuttaa keuhkofibroosin.
- Kasvaimet kehon eri elimissä. Aikuisilla (erityisesti vanhemmilla) dermatomyosiitti näyttää suosivan kohdunkaulan, keuhkojen, haiman, rinnan, munasarjojen ja ruoansulatuskanavan kasvainten puhkeamista.
Diagnoosi
Lääkärit käyttävät fyysistä tutkimusta ja joitain laboratoriotutkimuksia ja instrumentaalisia testejä määrittääkseen, johtuvatko tietyt merkit ja oireet dermatomyosiitista.
Eri tyyppisistä myosiiteista dermatomyosiitti on ehkä yksinkertaisin muoto diagnosoida, koska siinä yhdistyvät lihaskipu (joka on yhteinen monille muille sairauksille) ja erittäin yksityiskohtaiset merkit iholla.
TAVOITTEEN TARKASTUS
Fyysisen tarkastuksen aikana lääkäri pyytää potilasta kuvaamaan tuntemansa oireet ja kivun tarkan sijainnin. Sen jälkeen hän omistautuu iho -oireiden havaitsemiseen (ihottuma) ja kivuliaiden lihasten tuntemiseen (Huom. Dermatomyosiitin ja yleensä myosiitin tapauksessa lihakset ovat usein pehmeitä ja ikään kuin niissä olisi rakeita). potilaan kliinistä historiaa ja tutkitaan nykyisten ja aiempien sairauksien mahdollista esiintymistä.
LABORATORIOTESTIT
Laboratoriokokeet koostuvat:
- Kreatiinikinaasin, aldolaasin, auto -vasta -aineiden ja kasvainantigeenien pitoisuuksien määrittäminen veressä. Niiden annos pienessä verinäytteessä on erittäin hyödyllinen diagnostisiin tarkoituksiin, koska dermatomyosiittia sairastavilla potilailla ne ovat normaalia korkeampia. Esimerkiksi kreatiinikinaasi on erittäin korkea, jopa 50 kertaa normaalia korkeampi (HUOM: kohonnut kreatiinikinaasi osoittaa lihasvaurioita).
- Ihon biopsia. Se koostuu pienen näytteen ihosolujen keräämisestä ja myöhemmästä analyysistä laboratoriossa purkausalueelta.
Tämä testi on yksi luotettavimmista menetelmistä dermatomyosiitin diagnosoimiseksi ja vastaavien oireiden aiheuttavien patologioiden poissulkemiseksi. - Lihasbiopsia. Se koostuu pienen näytteen lihassolujen keräämisestä ja sitä seuraavasta analyysistä laboratoriossa tuskallisilta alueilta.
Vaikka se on hyödyllinen lihasvaurioiden tai infektioiden havaitsemiseen, se on vähemmän luotettava kuin ihon biopsia.
INSTRUMENTAALISET TUTKIMUKSET
Mahdollisia instrumentaalisia testejä ovat:
- Elektromyografia. Sitä käytetään lihasten sähköisen aktiivisuuden mittaamiseen, eikä se ole lainkaan invasiivista.
- Ydinmagneettinen resonanssi (NMR). Luomalla magneettikenttiä MRI antaa "yksityiskohtaisen kuvan lihaksista. Se ei ole invasiivinen tentti".
- Rintakehän röntgen. Sitä käytetään keuhkojen terveyden arvioimiseen. Se on tärkeä, jos epäillään keuhkojen osallisuutta, ja sitä pidetään invasiivisena testinä, koska se altistaa potilaan pienimmälle annokselle ionisoivaa säteilyä.
Hoito
Tällä hetkellä ei ole vielä olemassa erityistä parannuskeinoa dermatomyosiitille.
Potilaiden nykyiset hoidot voivat vain parantaa oireenmukaista kuvaa (mukaan lukien komplikaatiot) ja hidastaa taudin etenemistä.
Eri hoitojen joukossa ensisijainen rooli on kortikosteroideilla ja immunosuppressiivisilla lääkkeillä sekä kuntoutushoidoilla ja leikkauksella.
Joidenkin tieteellisten tutkimusten mukaan mitä nopeammin oireenmukainen hoito alkaa, sitä suurempia etuja potilas saa.
FARMAKOLOGINEN TERAPIA
Kuten odotettiin, eniten käytettyjä lääkkeitä dermatomyosiitin tapauksessa ovat kortikosteroidit ja immunosuppressantit.
Ensimmäiset ovat voimakkaita tulehduskipulääkkeitä, kun taas jälkimmäiset ovat vastuussa immuunipuolustuksen alentamisesta. Molemmat annetaan perimmäisenä tavoitteena vähentää tulehdusta ja autoimmuunivastetta (Huom. Kortikosteroidit ovat myös hyödyllisiä lihasvoiman ylläpitämisessä ja "välttämisessä") heikentyneiden lihasten surkastuminen).
Jos edellä mainitut lääkkeet osoittautuvat tehottomiksi, lääkärit voivat turvautua kolmanteen mahdollisuuteen, jota edustavat laskimonsisäiset immunoglobuliinit. Nämä, kuten aiemmat lääkkeet, vähentävät autoimmuunivastetta, mutta ovat paljon kalliimpia.
Mitkä ovat kortikosteroidien ja immunosuppressanttien sivuvaikutukset?
Jos kortikosteroideja otetaan pitkään ja / tai suuria annoksia, ne voivat aiheuttaa vakavia sivuvaikutuksia, kuten diabetesta, osteoporoosia, kohonnutta verenpainetta, painonnousua, kaihia jne.
Immunosuppressantit puolestaan tekevät niitä käyttävästä potilaasta hauraamman ja alttiimpia infektioille.
- Prednisoni
- Metyyliprednisoloni
- Ajankohtaista
- Systeeminen
- Metotreksaatti
- Atsatiopriini
- Rituksimabi
- Syklofosfamidi
- Mykofenolaattimofetiili
- Syklosporiini
- Takrolimuusi
- Infliksimabi
- Systeeminen
- Laskimonsisäinen
KUNNOSTAVA TERAPIA
Oireiden vakavuudesta riippuen dermatomyosiittipotilaille on ehkä tehtävä:
- Fysioterapia. Asiantuntevan fysioterapeutin avulla potilas voi ylläpitää maltillista lihasääntä, vaikka lihakset heikkenevät jatkuvasti. On tärkeää, että potilaat oppivat suorittamaan moottoriharjoituksia täysin itsenäisesti siten, että pelata niitä kotona, vapaa -ajallaan.
- Puheterapia. Se on tarkoitettu potilaille, joilla on nielemisvaikeuksia, koska se auttaa vähentämään sen vakavuutta.
- Riittävä ruokavalio. Niiden, joilla on ongelmia syömisessä, on hyvä, että he tietävät, mitä ruokia syödä oikean ravinnon saamiseksi. Siksi ravitsemusterapeutti huolehtii potilaan ikää ja tarpeita vastaavan ruokavalion valmistamisesta.
LEIKKAUS
Ainoa kirurginen hoito, jota voidaan käyttää dermatomyosiitin tapauksessa, on kalsiumin kertymisen poistaminen iholta ja lihaksista (kalsinoosi).
JOITA NEUVOJA
Dermatomyosiitti heikentää ihoa, erityisesti ihottuman aiheuttamia alueita.
Siksi lääkärit suosittelevat, ettet altistu liikaa auringolle tai tee sitä vasta tarvittavien varotoimien (aurinkovoidetta, sopivia vaatteita jne.) Jälkeen, koska ultraviolettisäteet voivat pahentaa tilannetta entisestään.
Lisäksi se on hyvä idea:
- Ota yhteyttä hoitavaan lääkäriin saadaksesi lisätietoja dermatomyosiitista ja mahdollisista siihen liittyvistä patologioista.
- Pysy aktiivisena niin, että se vahvistaa kehon lihaksia.
- Jos olet erittäin väsynyt, lepää ja anna kehosi palauttaa voimaa.
- Jos sinulla on merkkejä tai oireita, joita et ole koskaan ennen kokenut, ota välittömästi yhteys lääkäriisi.
- Jos olet masentunut sairauden vuoksi, luota ystäviin ja perheeseen. Itse asiassa itsensä sulkeminen ei auta terapioita.
Ennuste
Kerran, kun nykyisiä hoitoja ei vielä ollut, ennuste oli negatiivinen ja viiden vuoden eloonjäämisaste oireiden alkamisesta oli hyvin alhainen.
Nykyään lääketieteen kehityksen ansiosta ennuste on kuitenkin parantunut paljon ja eloonjäämisaste 5 ja 10 vuoden kuluttua dermatomyosiitin puhkeamisesta on vastaavasti 70% ja 57%.