Yleisyys
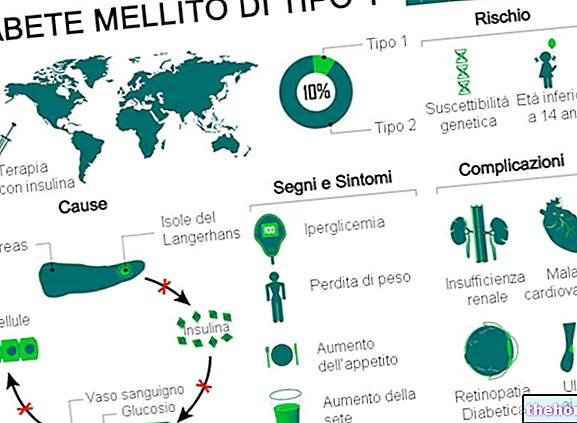
Tyypin 1 diabetes mellitus on aineenvaihduntahäiriö, joka johtuu haiman tuottaman hormonin insuliinin puutteesta (tai vakavasta vajaatoiminnasta).
Klassiset oireet koskevat lähinnä lisääntynyttä virtsaamista, janoa ja ruokahalua sekä laihtumista.

Tämän autoimmuunireaktion taustalla olevat syyt ovat huonosti ymmärrettyjä; oletetaan, että ne voivat olla geneettistä tyyppiä tai endogeenistä tai eksogeenistä stressiä.
Päätesti, jonka avulla voidaan diagnosoida tyypin 1 diabetes ja erottaa se tyypin 2 diabeteksesta, perustuu autoimmuunireaktioon osallistuvien autovasta -aineiden etsintään.
Tyypin 1 diabeetikko elääkseen tarvitsee antaa eksogeenistä insuliinia, joka on hormonin synteettinen muoto, joka on samanlainen kuin luonnollinen. Kaikki tyypin 1 diabeetikot ovat koulutettuja ja koulutettuja hallitsemaan insuliinihoitoa itse.
Hoitamattomana tyypin 1 diabetes mellitus aiheuttaa erilaisia vakavia komplikaatioita, sekä akuutteja että kroonisia. Muut tyypin 1 diabeteksen komplikaatiot ovat luonteeltaan vakuuksia ja perustuvat pääasiassa hypoglykemiaan, joka aiheutuu liiallisen insuliiniannoksen antamisesta.
Tyypin 1 diabetes mellitus aiheuttaa 5-10% kaikista diabeteksen tapauksista maailmassa.
Haima ja tyypin 1 diabetes mellitus
Lyhyt Anatomo-toiminnallinen muistutus
Haima on rauhanen elin, joka puuttuu tukemalla ruoansulatusjärjestelmää ja selkärankaisten hormonitoimintaa.
Ihmisillä sitä esiintyy vatsaontelossa, vatsan takana.
Se on endokriininen rauhanen, joka tuottaa useita tärkeitä hormoneja, kuten insuliinia, glukagonia, somatostatiinia ja haiman polypeptidiä.
Sillä on myös eksokriininen rooli, koska se erittää ruoansulatusmehua, joka sisältää spesifisiä entsyymejä hiilihydraattien, proteiinien ja lipidien pilkkomiseen kyymeessä.
Tyypin 1 diabeteksessa vain insuliinin endokriininen toiminta on vaarassa.
Patofysiologia
Tyyppi 1 (tunnetaan myös nimellä T1D) on diabetes mellituksen muoto, jonka aiheuttaa haiman beetasolujen autoimmuunivaurio. Kun nämä solut ovat vaurioituneet, ne eivät enää tuota insuliinia riippumatta siitä, mitkä ovat riskitekijät ja aiheuttavat tekijät.
Aiemmin tyypin 1 diabetesta kutsuttiin myös insuliiniriippuvaiseksi tai nuorten diabetekseksi, mutta nykyään näitä määritelmiä pidetään pohjimmiltaan virheellisinä tai puutteellisina.
Tyypin 1 diabeteksen yksittäiset syyt voivat liittyä erilaisiin patofysiologisiin prosesseihin, jotka puolestaan tuhoavat haiman beetasoluja. Prosessi tapahtuu seuraavien vaiheiden kautta:
- Autoreaktiivisten CD4 -auttaja -T -solujen ja sytotoksisten CD8 -T -solujen värväys
- Autovasta -aineiden rekrytointi B
- Luontaisen immuunijärjestelmän aktivointi.

Syyt
Tyypin 1 diabeteksen syitä ei tunneta.
Useita selittäviä teorioita on kehitetty ja syyt voivat olla yksi tai useampi niistä, jotka aiomme luetella:
- Geneettinen taipumus
- Diabetogeenisen aktivaattorin (immuunitekijä) läsnäolo
- Altistuminen antigeenille (esim. Virus).
Genetiikka ja perintö
Tyypin 1 diabetes mellitus on sairaus, johon liittyy yli 50 geeniä.
Paikasta tai lokusten yhdistelmästä riippuen tauti voi olla: hallitseva, recessiivinen tai välituote.
Vahvin geeni on IDDM1 ja se löytyy kromosomista 6, tarkemmin 6p21 -värjäysalueelta (MHC -luokka II). Jotkin tämän geenin muunnelmat lisäävät tyypin 1 histoyhteensopivuusominaisuuden heikkenemisen riskiä. Näitä ovat: DRB1 0401, DRB1 0402, DRB1 0405, DQA 0301, DQB1 0302 ja DQB1 0201, jotka ovat yleisempiä Euroopan ja Pohjois -Amerikan populaatioissa. On huomattavaa, että joillakin näyttää olevan suojaava rooli.
Lapsen riski sairastua tyypin 1 diabetekseen on:
- 10%, jos isä kärsii
- 10%, jos veli vaikuttaa
- 4%, jos äiti kärsii ja oli synnytyshetkellä 25 -vuotias tai nuorempi
- 1%, jos äiti kärsii ja oli synnytyshetkellä yli 25 -vuotias.
Ympäristötekijät
Ympäristötekijät vaikuttavat tyypin 1 diabeteksen ilmentymiseen.
Monosygoottisilla kaksosilla (joilla on sama geneettinen perintö), kun tauti vaikuttaa jompaankumpaan kahdesta, toisella on vain 30–50%: n mahdollisuus ilmetä se. Tämä tarkoittaa, että 50–70%: ssa tapauksista tauti iskee vain yksi kahdesta identtisestä kaksosesta. Niin sanottu yhdenmukaisuusindeksi on alle 50%, mikä viittaa erittäin tärkeään "ympäristövaikutukseen".
Muut ympäristötekijät liittyvät asuinalueeseen. Joillakin Euroopan alueilla, joilla on valkoihoisia väestöryhmiä, esiintymisriski on kymmenen kertaa suurempi kuin monilla muilla. Siirtämisen yhteydessä vaara näyttää kasvavan tai vähenevän kohdemaan mukaan.
Virusten rooli
Teoria tyypin 1 diabeteksen puhkeamisen syistä perustuu viruksen häiriöihin, mikä laukaisi immuunijärjestelmän, joka yhä salaperäisistä syistä päätyy hyökkäämään myös haiman beetasoluihin.
Virusperhe Coxsackie, johon vihurirokkovirus kuuluu, näyttää olevan osallisena tässä mekanismissa, mutta todisteet eivät vielä riitä osoittamaan sitä. Itse asiassa tämä herkkyys ei vaikuta koko väestöön, ja vain joillekin vihurirokosta kärsiville yksilöille kehittyy tyypin 1 diabetes.
Tämä viittasi tiettyyn geneettiseen haavoittuvuuteen ja ei ole yllättävää, että tiettyjen HLA -genotyyppien perinnöllinen taipumus tunnistettiin. Kuitenkin niiden korrelaatio ja autoimmuunimekanismi ymmärretään väärin.
Kemikaalit ja lääkkeet
Jotkut kemikaalit ja tietyt lääkkeet tuhoavat selektiivisesti haimasoluja.
The pyrinuroni, jyrsijä, joka julkaistiin vuonna 1976, tuhoaa selektiivisesti haiman beetasoluja aiheuttaen tyypin 1 diabetesta.Tämä tuote poistettiin useimmilta markkinoilta 1970 -luvun lopulla, mutta ei kaikkialla.
Siellä streptotsotosiini, antibiootti ja syöpälääke, jota käytetään haimasyövän kemoterapiassa, tappaa elimen beetasolut menettämällä sen hormonaalisen kapasiteetin insuliinille.
Oireet
Tyypin 1 diabeteksen klassisia oireita ovat:
- Polyuria: liiallinen virtsaaminen
- Polydipsia: lisääntynyt jano
- Xerostomia: suun kuivuminen
- Polyfagia: lisääntynyt ruokahalu
- Krooninen väsymys
- Perusteeton laihtuminen.
Akuutit komplikaatiot
Monet tyypin 1 diabeetikot diagnosoidaan sairauden tyypillisten komplikaatioiden alkaessa, kuten:
- Diabeettinen ketoasidoosi
- Ei-ketoottinen hyperosmolaarinen-hyperglykeeminen kooma.
Diabeettinen ketoasidoosi: miten se ilmenee?
Tyypin 1 diabeteksen ketoasidoosi ilmenee ketonikappaleiden kertymisen vuoksi.
Nämä ovat aineenvaihduntajätteitä, jotka aiheutuvat rasvan ja aminohappojen kulutuksesta energiakäyttöön. Tämä seikka ilmenee insuliinin puutteesta ja siitä johtuvasta glukoosin puutteesta kudoksissa.
Diabeettisen ketoasidoosin oireita ovat:
- Xeroderma: kuiva iho
- Hyperventilaatio ja takypnea: syvä ja nopea hengitys
- Uneliaisuus
- Vatsakipu
- Hän vetäytyi.
Ei-ketoottinen hyperosmolaarinen-hyperglykeeminen kooma
Hyvin usein laukaisee "infektio tai lääkkeiden käyttö tyypin 1 diabeteksen läsnä ollessa, sen kuolleisuus on jopa 50%.
Patologinen mekanismi tarjoaa:
- Liiallinen glykeeminen pitoisuus
- Intensiivinen munuaissuodatus glukoosin erittymistä varten
- Nesteytyksen puute.
Se ilmenee usein polttavien tai yleistyneiden kohtausten ilmaantumisena.
Krooniset komplikaatiot
Tyypin 1 diabeteksen pitkäaikaiset komplikaatiot liittyvät pääasiassa makro- ja mikroangiopatioihin (verisuonten komplikaatioihin).
Huonosti hoidetun tyypin 1 diabeteksen komplikaatioita voivat olla:
- Makroverenkierron verisuonitaudit (makroangiopatiat): aivohalvaus, sydäninfarkti
- Mikroverenkierron verisuonitaudit (mikroangiopatiat): retinopatiat, nefropatiat ja neuropatiat
- Muut, jotka liittyvät tai eivät liity edellä mainittuihin: diabeettinen munuaisten vajaatoiminta, herkkyys infektioille, diabeettisen jalan amputointi, kaihi, virtsatieinfektiot, seksuaalinen toimintahäiriö jne.
- Kliininen masennus: 12% tapauksista.
Makroangiopatioiden patologinen perusta on ateroskleroosi.
Kuitenkin sydän- ja verisuonitaudeilla ja neuropatialla voi olla myös autoimmuunisairaus. Tämäntyyppisissä komplikaatioissa naisilla on 40% suurempi kuolemanriski kuin miehillä.
Virtsatieinfektiot
Ihmiset, joilla on tyypin 1 diabetes, osoittavat lisääntynyttä virtsatieinfektioiden määrää.
Syy on diabeettiseen nefropatiaan liittyvä virtsarakon toimintahäiriö. Tämä voi aiheuttaa herkkyyden heikkenemistä, mikä puolestaan johtaa virtsaumman lisääntymiseen (infektioiden riskitekijä).
Seksuaalinen toimintahäiriö
Seksuaalinen toimintahäiriö johtuu usein fyysisistä tekijöistä (kuten hermovaurio ja / tai huono verenkierto) ja psykologisista tekijöistä (kuten sairauden vaatimusten aiheuttama stressi ja / tai masennus).
- Miehet: yleisimpiä seksuaalisia ongelmia miehillä ovat erektio- ja siemensyöksyvaikeudet (taaksepäin kehittyvä komplikaatio).
- Nainen: Tilastolliset tutkimukset ovat osoittaneet, että tyypin 1 diabeteksen ja naisten seksuaalisten ongelmien välillä on merkittävä korrelaatio (vaikka mekanismi on epäselvä) .Yleisimpiä toimintahäiriöitä ovat heikentynyt herkkyys, kuivuus, vaikeus / kyvyttömyys saavuttaa orgasmi, kipu seksin aikana ja heikentynyt libido.
Diagnoosi
Tyypin 1 diabetekselle on tunnusomaista toistuva ja jatkuva hyperglykemia, joka voidaan diagnosoida yhdellä tai useammalla seuraavista vaatimuksista:
- Paastoveren glukoosi on vähintään 126 mg / dl (7,0 mmol / l)
- Veren glukoosi vähintään 200 mg / dl (11,1 mmol / l), 2 tuntia suun kautta annetun annoksen jälkeen 75 g glukoosia (glukoositoleranssitesti)
- Hyperglykemian oireet ja diagnostiikan vahvistus (200 mg / dl tai 11,1 mmol / l)
- Glykoitu hemoglobiini (tyyppi A1c) on vähintään 48 mmol / mol.
HUOM. Maailman terveysjärjestö (WHO) suosittelee näitä kriteerejä.
Debyytti
Noin ¼ tyypin 1 diabetesta sairastavista aloittaa diabeettisen ketoasidoosin. Tämä määritellään "metaboliseksi asidoosiksi, jonka aiheuttaa" ketonikappaleiden lisääntyminen veressä; tämä kasvu johtuu puolestaan rasva- ja aminohappojen yksinomaisesta energiankäytöstä.
Harvemmin tyypin 1 diabetes mellitus voi alkaa hypoglykeemisestä romahtamisesta (tai koomasta). Tämä johtuu liiallisesta insuliinin tuotannosta muutamaa hetkeä ennen viimeistä keskeytystä, mikä on melko vaarallinen tilanne.
Differentiaalinen diagnoosi
Muuntyyppinen diabetes diagnosoidaan eri olosuhteissa.
Esimerkiksi tavallisella näytönsuojalla, hyperglykemian satunnaisella havaitsemisella ja toissijaisten oireiden (väsymys ja näköhäiriöt) tunnistamisella.
Tyypin 2 diabetes tunnistetaan usein myöhässä pitkäaikaisten komplikaatioiden, kuten aivohalvauksen, sydäninfarktin, neuroparien, jalkahaavojen tai haavojen parantumisvaikeuksien, silmäongelmien, sieni-infektioiden ja makrosomiasta tai hypoglykemiasta kärsivien synnytysten alkamisen jälkeen.
Jos yksiselitteistä hyperglykemiaa ei ole, positiivinen tulos on joka tapauksessa vahvistettava toistamalla positiivinen tulos.
Tyypin 1 ja tyypin 2 diabeteksen erotusdiagnoosi, jolle molemmille on tunnusomaista hyperglykemia, koskee pääasiassa metabolisen vajaatoiminnan syytä.
Kun tyypissä 1 insuliini vähenee merkittävästi haiman beetasolujen tuhoutumisen vuoksi, tyypissä 2 insuliiniresistenssi (ei tyypissä 1).
Toinen tyypin 1 diabetes mellitukselle ominainen tekijä on haiman beetasolujen tuhoamiseen tähtäävien vasta -aineiden läsnäolo.
Automaattinen vasta -aineiden tunnistus
Tyypin 1 diabetes mellitukseen liittyvien auto -vasta -aineiden esiintymisen veressä on osoitettu kykenevän ennustamaan taudin puhkeamisen jo ennen hyperglykemiaa.
Tärkeimmät autovasta -aineet ovat:
- Saarekesolujen auto -vasta -aineet
- Insuliinin auto -vasta -aineet
- Auto -vasta -aineet, jotka kohdistuvat glutamiinihapon dekarboksylaasin (GAD) 65 kDa: n isoformiin,
- Tyrosiinifosfataasin anti-IA-2-autovasta-aineet
- Sinkkikuljetin 8 autovasta -ainetta (ZnT8).
Määritelmän mukaan tyypin 1 diabetesta ei voida diagnosoida ennen oireiden ja kliinisten oireiden ilmaantumista. Kuitenkin auto -vasta -aineiden ulkonäkö voi silti rajata "piilevän autoimmuunisairauden" tilan.
Kaikki koehenkilöt, joilla on yksi tai osa näistä auto-vasta-aineista, eivät kehitä tyypin 1 diabetesta. Riski kasvaa niiden kasvaessa; esimerkiksi kolmen tai neljän erityyppisen vasta-aineen kanssa riskitaso 60 saavutetaan. 100%.
Ajanjakso auto -vasta -aineiden esiintymisen veressä ja kliinisesti diagnosoitavien tyypin 1 diabeteksen puhkeamisen välillä voi olla pari kuukautta (imeväiset ja pienet lapset); toisaalta joillakin yksilöillä se voi kestää useita vuosia.
Ainoastaan saarekesolujen autovasta-aineiden määritys edellyttää tavanomaista immunofluoresenssien havaitsemista, kun taas muut mitataan spesifisillä radioaktiivisuustestillä.
Ennaltaehkäisy ja hoito
Tyypin 1 diabetes ei ole tällä hetkellä estettävissä.
Jotkut tutkijat väittävät, että sitä voitaisiin välttää, jos sitä hoidettaisiin asianmukaisesti latentissa autoimmuunivaiheessa, ennen kuin immuunijärjestelmä aktivoituu haiman beetasoluja vastaan.
Immunosuppressiiviset lääkkeet
Näyttää siltä, että syklosporiini A, immunosuppressiivinen aine, pystyy estämään beetasolujen tuhoutumisen. Kuitenkin sen munuaistoksisuus ja muut sivuvaikutukset tekevät siitä erittäin sopimattoman pitkäaikaiseen käyttöön.
CD3-vasta-aineet, mukaan lukien teplitsumabi ja "oteliksitsumabi, näyttävät säilyttävän insuliinin tuotannon. Tämän vaikutuksen mekanismi johtuu todennäköisesti säätelevien T -solujen säilymisestä. Nämä välittäjät tukahduttavat immuunijärjestelmän aktivaation, ylläpitävät homeostaasia ja itseantigeenien sietokykyä. Näiden vaikutusten kestoa ei vielä tunneta
Anti-CD20-vasta-aineet rituksimabi ne estävät B-soluja, mutta pitkäaikaisia vaikutuksia ei tunneta.
Ruokavalio
Jotkut tutkimukset ovat osoittaneet, että imetys vähentää tyypin 1 diabeteksen kehittymisen riskiä.
2000 IU: n D -vitamiinin saanti ensimmäisen elinvuoden aikana on osoittautunut ennaltaehkäiseväksi, mutta syy -yhteys ravintoaineen ja sairauden välillä on epäselvä.
Lapset, joilla on vasta -aineita beetasoluproteiineja vastaan, kun niitä hoidetaan B3 -vitamiinilla (PP tai niasiini), ilmaantuvuus vähenee jyrkästi ensimmäisten seitsemän elinvuoden aikana.
Stressi ja masennus
Tyypin 1 diabeetikon elämäntapaan liittyvä psykologinen stressi on huomattavaa; ei ole yllättävää, että tämän patologian komplikaatioihin kuuluvat myös masennusoireet ja vakava masennus.
Tämän välttämiseksi on olemassa ennaltaehkäiseviä toimenpiteitä, kuten liikuntaa, harrastuksia ja osallistumista hyväntekeväisyysjärjestöihin.
Insuliini
Toisin kuin tyypin 2 diabetes, ruokavalio ja liikunta eivät ole parannuskeino.
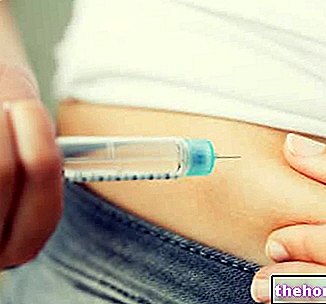
Endokriinisen vajaatoiminnan vuoksi tyypin 1 diabeetikot pakotetaan pistämään insuliinia ihon alle tai pumppaamalla.
Nykyään insuliini on luonteeltaan synteettistä; aiemmin on käytetty eläinperäisiä hormoneja (naudat, hevoset, kalat jne.).
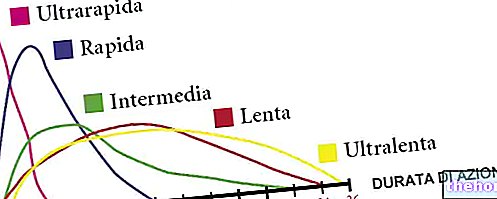
Insuliinia on neljä päätyyppiä:
- Nopea vaikutus: "vaikutus alkaa 15" minuutissa ja saavuttaa huippunsa 30 ja 90 "välillä.
- Lyhytvaikutteinen: "vaikutus alkaa 30" minuutissa ja saavuttaa huippunsa 2-4 tunnissa.
- Välivaikutus: vaikutus ilmenee 1–2 tunnissa, huippu 4–10 tunnin kuluttua.
- Pitkävaikutteinen: kerran päivässä annettu vaikutus vaikuttaa 1-2 tunnissa, ja "pitkäaikainen vaikutus kestää 24 tuntia.
HUOMIO! Liika insuliini voi aiheuttaa hypoglykemiaa (
Ruokavalion hallinta ja verensokerin havaitseminen ovat kaksi erittäin tärkeää tekijää, jotka auttavat välttämään eksogeenisen insuliinin ylimäärää ja vikoja.
Ruokavalion osalta yksi kulmakivistä on hiilihydraattien laskeminen; glykeemisen arvion osalta riittää kuitenkin elektronisen laitteen (glukometrin) käyttö.
Katso myös: Tyypin 1 diabeteksen ruokavalio.
Ruokavalion / hormonaalisen hoidon tavoitteena on pitää glykemia noin 80-140 mg / dl lyhyellä aikavälillä ja glykoitunut hemoglobiini alle 7%pitkäaikaisten komplikaatioiden välttämiseksi.
Lisätietoja: Lääkkeet tyypin 1 diabeteksen hoitoon "
Haimansiirto
Tyypin 1 diabetes mellituksessa, erityisesti tapauksissa, joissa insuliinihoito on vaikeampaa, on myös mahdollista suorittaa beetasolujen siirto haimassa.
Vaikeudet liittyvät yhteensopivien luovuttajien rekrytointiin ja hyljintälääkkeiden käytön sivuvaikutuksiin.
Onnistumisprosentin ensimmäisen kolmen vuoden aikana (määritelty insuliiniriippuvuudeksi) arvioidaan olevan noin 44%.
Epidemiologia
Tyypin 1 diabetes aiheuttaa 5-10% kaikista diabeteksen tapauksista tai 11-22 000 000 maailmanlaajuisesti.
Vuonna 2006 tyypin 1 diabetes sairastui 440 000 alle 14 -vuotiaaseen lapseen ja oli diabeteksen ensisijainen syy alle 10 -vuotiaille.
Tyypin 1 diabeteksen diagnoosi kasvaa noin 3% vuosittain.
Hinnat vaihtelevat suuresti maittain:
- Suomessa 57 tapausta 100 000 vuodessa
- Pohjois-Euroopassa ja Yhdysvalloissa 8-17 tapausta 100 000 vuodessa
- Japanissa ja Kiinassa 1–3 tapausta 100 000 vuodessa.
Aasian amerikkalaiset, latinalaisamerikkalaiset amerikkalaiset ja latinalaisamerikkalaiset amerikkalaiset saavat todennäköisemmin tyypin 1 diabeteksen kuin ei-latinalaisamerikkalaiset valkoiset.
Tutkimus
Tyypin 1 diabeteksen tutkimusta rahoittavat hallitukset, teollisuus (esim. Lääkeyhtiöt) ja hyväntekeväisyysjärjestöt.
Tällä hetkellä kokeilu etenee kahteen eri suuntaan:
- Pluripotentit kantasolut: Nämä ovat soluja, joita voidaan käyttää lisäspesifisten beetasolujen tuottamiseen. Vuonna 2014 hiirillä tehty kokeilu antoi positiivisen tuloksen, mutta ennen kuin näitä tekniikoita voidaan käyttää ihmisissä, tarvitaan lisää tutkimusta.
- Rokote: Tyypin 1 diabeteksen hoitoon tai ehkäisyyn tarkoitetut rokotteet on suunniteltu herättämään haiman beetasolujen ja insuliinin immuunisietokyky. Joidenkin epäonnistuneiden tulosten jälkeen tällä hetkellä ei ole toimivaa rokotetta. Uusia protokollia on aloitettu vuodesta 2014 lähtien.